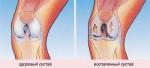
ДЕФОРМИРУЮЩИЙ АРТРОЗ – это хроническое не воспалительное заболевание суставов, характеризующееся процессом перерождения суставного хряща и образованием избыточной костной ткани на суставных поверхностях сочленяющихся костей.
ОСТЕОАРТРОЗ — собирательное понятие, включающее в себя несколько заболеваний. По данным ревматологов Европы и США, на долю этого заболевания приходится до 69-70% всех ревматических болезней. Риск развития этого заболевания у лиц с избыточным весом — в два раза выше.
Савченко С.В.
травматолог-ортопед, старший врач, кандидат медицинских наук
Причина возникновения и развитие остеоартроза.
Заболевание может иметь множество причин возникновения. Любой процесс, который повреждает суставной хрящ, дает толчок к развитию артроза.
Деформирующие артрозы могут развиваться как на фоне наследственных заболеваний, нарушений обмена веществ, так и после травм, воспалительных процессов и заболеваний.
По современным представлениям, суставной хрящ (2), синовиальная оболочка (1) и ее производное - синовиальная жидкость составляют комплекс под названием «синовиальная среда сустава». Этот комплекс обеспечивает существование сустава как органа. Одним из главных его компонентов является суставной хрящ. Под ним расположена субхондральная пластинка. Именно в ней, зоне концевых артерий, находится самая богатая сеть капилляров костной ткани. Нервные волокна также разветвляются под основанием суставного хряща и заканчиваются варикозным утолщением.
Хрящевая ткань неоднородна и напоминает губку с очень тонкими порами. Она состоит из хондроцитов и большого количества плотного межклеточного вещества, называемого матриксом. Благодаря своему строению и химическому составу, хрящ обеспечивает прочность, упругость и эластичность сустава. При помощи матрикса осуществляется снабжение хондроцитов питанием, водой, кислородом: при движении под действием веса тела суставной хрящ нижних конечностей сдавливается, как губка, а неиспользованная тканевая жидкость выдавливается из него. При разгрузке, давление в хряще падает, и хрящ, аналогично губке, расширяясь, всасывает в себя свежую, богатую питательными веществами тканевую жидкость. Таким образом, при каждом шаге осуществляется питание хряща. Отсюда понятным становится смысл фразы: «Движение для сустава - это жизнь».
Однако синовиальная жидкость не может доставить кислород, а суставной хрящ не имеет собственных сосудов, так что питание его осуществляется еще и благодаря сосудам субхондральной зоны (3). В итоге, наиболее уязвимым элементом сустава и первичным очагом поражения при деформирующем артрозе является суставной хрящ.
Под влиянием неблагоприятного внешнего или внутреннего воздействия может произойти спазм или тромбоз сосудов субхондральной зоны кости или синовиальной оболочки (1) с последующим нарушением микроциркуляции и развитием кислородной недостаточности в хряще. В тканях элементов сустава наступает накопление недоокисленных продуктов обмена веществ. Нарушение питания хряща ведет к его разрушению.
При вторичном артрозе процесс разрушения структуры тканей развивается в травмированном хряще. Причем, в начальной стадии процесса нередко биомеханические факторы, вызывающие нестабильность сустава и играют главенствующую роль. Развитие артроза после травм идет через воспаление: артрит и синовит (воспаление синовиальной сумки (7)). В этих случаях для формирования артроза необходимо 4-5 месяцев.
При прогрессировании остеоартроза в результате нарушения питания хрящ размягчается, разрыхляется. В нем появляются трещины, простирающиеся до кости.
Костные суставные поверхности, лишенные амортизации из-за изменения структуры хрящевой ткани, испытывают повышенную и неравномерную механическую нагрузку. Это способствует возникновению субхондрального остеосклероза, патологических полостей (кист), изменению кривизны суставных поверхностей и образованию краевых костно-хрящевых разрастаний — остеофитов. В субхондральной зоне (3) кости выявляются микропереломы, утолщение костных трабекул и остеофитоз. В последующем прогрессирование болезни принимает, по сути, необратимый характер.
Клиническая картина
Боль, деформация и тугоподвижность сустава являются основными клиническими проявлениями остеоартроза.
Боль в суставе — наиболее частый и выраженный симптом при остеоартрозе, носит неоднородный характер. Причинами ее могут быть разрушительные процессы в хрящевых и субхондральных структурах, нарушения микроциркуляции, особенно при затруднении венозного кровотока в спонгиозной части кости (4), изменение структуры капсулы сустава (5), воспалительный процесс в мягких околосуставных тканях, спазм близлежащих мышц.
Для заболевания характерен механический ритм болей — возникновение боли под влиянием дневной физической нагрузки и стихание за период ночного отдыха, что связано со снижением амортизационных способностей хряща.
Возможны непрерывные тупые ночные боли, связанные с нарушением оттока венозной крови в субхондральной спонгиозной части кости (4) и повышением внутрикостного давления.
Кратковременная «стартовая» боль возникает после покоя и вскоре проходит на фоне двигательной активности. Стартовые боли обусловлены трением суставных поверхностей, на которых оседает детрит (фрагменты хрящевого и костного разрушения). При первых движениях в суставе детрит выталкивается в завороты суставной сумки (6), и боли значительно уменьшаются или прекращаются полностью.
Возможно развитие «блокады сустава» или «застывший сустав» — резко выраженный быстро развивающийся болевой синдром вследствие появления «суставной мыши» — костного или хрящевого фрагмента с ущемлением его между суставными поверхностями или внедрением остеофита в мягкие околосуставные ткани. Интенсивность боли при этом лишает пациента возможности сделать малейшее движение в данном суставе.
Жидкость сустава и воспалительный отек околосуставных тканей усугубляют клиническую картину. Помимо боли в суставе, как при движении, так и в покое, характерны утренняя скованность, припухлость сустава, местное повышение кожной температуры. С прогрессированием заболевания рецидивы синовита учащаются.
Постепенно развиваются деформация и тугоподвижность суставов за счет развития рубцовых процессов в тканях.
Обычно остеоатроз развивается медленно и начинается как заболевание одного сустава, но через некоторое время в болезнь вовлекаются и другие суставы, чаще всего те, которые брали на себя повышенную механическую нагрузку, чтобы разгрузить первоначально заболевший сустав.
В течении деформирующего артроза различают 3 стадии:
I стадия характеризуется утомляемостью конечности, умеренным ограничением движений в суставе, возможен небольшой хруст. В покое и небольшой нагрузке боли отсутствуют. Обычно боли возникают в начале ходьбы - «стартовые боли» или после продолжительной нагрузки. Рентгенологически выявляется сужение суставной щели (расстояние между суставными поверхностями бедренной и большой берцовой кости) за счет субхондрального склероза.
II стадия характеризуется нарастанием ограничения движений, которые сопровождаются хрустом. Выражен болевой синдром, уменьшающийся только после продолжительного отдыха. Появляется деформация сустава, уменьшается масса мышц, ограничение нормальной подвижности в суставе, хромота. Рентгенологически выявляется сужение суставной щели в 2-3 раза в сравнении с нормой, выражен субхондральный склероз, остеофиты в местах наименьшей нагрузки.
III стадия характеризуется почти полной потерей подвижности в суставе, сохраняются только пассивные качательные движения, выражено нарушение сгибательной подвижности. Боли сохраняются и в покое, не проходят после отдыха. Возможна нестабильность сустава. Рентгенологически - суставная щель почти полностью отсутствует. Суставная поверхность деформирована, выражены краевые разрастания. Выявляются множественные кисты в субхондральных зонах суставных поверхностей.
Методы исследования
Среди безоперационных методов диагностики артроза коленного сустава ведущее место по информативности занимает ультразвуковое двумерное сканирование, которое используют для объективизации и детализации характеристики вторичного синовита, являющегося прогностически неблагоприятным фактором, усугубляющим процессы болезненного изменения хряща. Наряду с диагностикой наличия синовиальной жидкости можно определить ее характер, а также состояние суставных поверхностей с учетом однородности контуров хряща. Ультразвуковое исследование позволяет также уточнить характер воспалительного процесса для выработки адекватного лечения.
Артроскопия существенно расширяет диагностические возможности, она используется и с лечебной целью — с целью промывания полости коленного сустава, из которой удаляется хрящевой детрит, а также фрагменты поврежденных тканей.
МРТ (магниторезонансная томография) – метод исследования позволяющий увидеть глубину поражения костной структуры, определить, насколько разрушена ткань матрикса.
Лечение остеоартроза
Терапия остеоартроза направлена на замедление и стабилизацию процесса разрушения тканей сустава. Ее цель: замедление прогрессирования разрушения хряща и максимально возможное сохранение функции сустава. Терапевтическая тактика при остеоартрозе состоит из трех компонентов:
- механическая разгрузка пораженных суставов;
- удаление избытка жидкости из сустава;
- предотвращение прогрессирования заболевания.
Задачи, которые ставятся при составлении комплекса лечебных мероприятий, можно решать с учетом следующей шкалы приоритетов: болевой синдром, синовит, нарушение процессов питания хряща и улучшение местного кровотока, ограничение подвижности суставов.
Режим. Механическая разгрузка сустава является определяющим фактором, как в уменьшении болевого синдрома, так и в лечении остеоартроза в целом.
Сюда входят рекомендации по исключению длительного пребывания в фиксированной позе, долгого стояния на ногах, длительной ходьбы, повторяющихся стереотипных движений, переноса больших тяжестей, ведущих к механической перегрузке определенных зон суставов. В далеко зашедших стадиях заболевания пациенту полезно ходить с тростью, костылями. При выраженных болях в фазу обострения может быть назначен полупостельный режим.
Диета. Четких специальных рекомендаций по диете при остеоартозе на настоящий момент не существует. Важным условием в лечении является снижение избыточной массы тела. В последнее время рекомендуются пищевые добавки (глюкозамин, хондроитин и др.).
Лечение. Лечение направлено на снятие болевого синдрома. Для этого применяются обезболивающие препараты, нестероидные противовоспалительные препараты (НПВП) и средства с улучшающие питание хряща, витамины группы В.
Высокий риск возникновения язв желудочно-кишечного тракта отмечается при продолжительной терапии нестероидными противовоспалительными препаратами (НПВП), но максимален он в первый месяц приема препарата. Снижение риска в дальнейшем объясняется, по-видимому, адаптационными механизмами, благодаря которым слизистые желудка, 12-ти перстной кишки приобретают способность противостоять повреждающему действию НПВП.
Препараты, защищающие суставной хрящ
К средствам, тормозящим развитие остеоартороза, относятся препараты, в основе действия которых лежат:
- активация процессов роста, усвоения клетками пищевых веществ в матриксе хряща
- подавление активности ферментов, разрушающих хрящ
- стимуляция функций хондроцитов, направленных на рост хрящевой ткани.
Традиционно для лечения остеоартроза использовались инъекционные препараты, однако в последнее время предпочтение отдается таблетированным препаратам, а именно глюкозаминсульфату и хондроитинсульфату.
Локальная стероидная терапия
При стойкой форме синовита не поддающейся медикаментозному лечению показано проведение пункции сустава, удаление синовиальной жидкости и внутрисуставное введение глюкокортикоидов предотвращающих воспаление хряща. Широко используются при этом гидрокортизон, кеналог и дипроспан. Эти препараты характеризуются выраженным и длительным по времени лечебным действием. Введение препаратов прекращающих воспаление — контрикала (трасилола) или гордокса — благотворно влияет на обменные процессы в хряще.
Реабилитационные мероприятия
Широко применяемые для восстановительного лечения остеоартроза физиотерапевтические методы уменьшают болевой синдром, а также воспалительные процессы и мышечный спазм, улучшают микроциркуляцию, благоприятно воздействуют на обменные процессы в тканях сустава.
Широко используются ультрафиолетовое облучение, электрические токи, переменные магнитные поля, электрофорез и фонофорез лекарственных средств на суставы. При воспалении, сосудистых расстройствах, ограничении подвижности в суставе применяются тепловые процедуры, включая аппликации парафина, озокерита, иловой и торфяной грязи. При отсутствии синовита эффективны морские, радоновые, сульфидные, бишофитные и йодобромные ванны. Для укрепления мышц рекомендуется применение электромиостимуляции.
Выполняется лечебный массаж без механического раздражения суставной капсулы, особое внимание обращается на работу с прилегающими к суставу мышцами. Это снижает болевой мышечный спазм, повышает тонус ослабленных групп мышц, улучшает питание пораженных суставов и улучшает функциональные способности больного.
Лечебная физкультура преследует те же цели, что и массаж, и осуществляется по принципу: легкая динамическая нагрузка при полной статической разгрузке. Крайне ошибочными являются нередко встречающиеся советы усиленно разрабатывать сустав, «разгонять соли, превозмогая боль» — это часто провоцирует болевой спазм околосуставных мышц с нарушением их питания, вызывает обострение синовита и в конечном итоге усугубляет течение остеоартроза.
Положительный результат дают периодические курсы санаторно-курортного лечения, где в течение короткого времени вы можете получить полный курс бальнеологического лечения на термальных источниках. Курсы процедур в SPA показаны не только как лечебная, но и как профилактическая процедура, направленная на предотвращение развития заболевания.
При выраженном длительном болевом синдроме, не снимаемом традиционными средствами, а также при значительных нарушениях функции сустава применяется хирургическое лечение чаще всего на коленных и тазобедренных суставах. Кардинальной операцией является эндопротезирование сустава. Хорошо зарекомендовали себя эндопротезы, в которых узел скольжения состоит из пары металл–полиэтилен.
Профилактика остеоартроза
Важную роль в профилактике остеоатроза играет выявление и своевременная ортопедическая коррекция врожденных аномалий: вывиха бедра, варусной (О-образной) и вальгусной (Х-образной) установки голеней, плоскостопия и др. В профессиональной деятельности необходимо исключить длительные статические и стереотипные механические перегрузки суставов. Существенным условием профилактики остеоартроза коленных суставов является нормализация избыточной массы тела.


















